- Autor Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:31.
- Modificat ultima dată 2025-01-24 09:08.
O tulburare comună de ritm cardiac se numește tahicardie supraventriculară. De regulă, se prezintă cu episoade recurente de creștere a frecvenței bătăii și greutate în regiunea organului. Deși SVT nu pune de obicei viața în pericol, mulți pacienți suferă de simptome recurente care au un impact semnificativ asupra calității vieții lor. Natura nedeterminată și sporadică a episoadelor de tahicardie poate fi o preocupare semnificativă pentru mulți indivizi.
Bătăile cardiace brusc rapide caracterizează SVT, iar la majoritatea pacienților diagnosticul poate fi pus doar cu un grad ridicat de certitudine din istoricul medical. Încercările repetate de studii electrocardiografice se pot dovedi zadarnice.

Incidența SVT este de aproximativ 35 de cazuri la 100.000 de locuitori pe an, prevalența este de 2,25 la 1.000 de locuitori. De obicei, se manifestă ca un paroxism recurent al tahicardiei supraventriculare, ale cărei simptome duc la un curs acut al bolii. Principalele tipuri de SVT sunt: sindromul Wolff-Parkinson-White, extrasistola supraventriculară sau supraventriculară,tahicardie de reintrare a joncțiunii atrioventriculare.
Cum funcționează inima?
Organul vital este format din patru camere - două atrii și doi ventricule. Fiecare bătaie a inimii începe cu mici impulsuri electrice produse în nodul sinoatrial. Este stimulatorul cardiac din partea superioară a atriului drept. Un impuls electric trece prin mușchiul inimii, făcându-l să funcționeze. Inițial, se deplasează prin atrii, trecând în nodul atrioventricular, care acționează ca un distribuitor. Apoi trece prin fasciculul atrioventricular, care acționează ca un conductor care transmite impulsuri către ventriculi. La rândul lor, ventriculii încep să furnizeze sânge arterelor.
Ce este tahicardia supraventriculară și ce o cauzează?
Această boală înseamnă bătăi rapide ale inimii de deasupra ventriculului, necontrolate de nodul sinoatrial. O altă parte a inimii blochează impulsurile electrice din stimulatorul cardiac. Sursa începe deasupra ventriculilor, răspândindu-se la ei. În cele mai multe cazuri, SVT începe la vârsta adultă timpurie. Tahicardiile supraventriculare la copii sunt, de asemenea, frecvente. Cu toate acestea, poate apărea la orice vârstă. Aceasta este o boală rară, dar numărul exact de persoane afectate nu este cunoscut.

Tahicardia supraventriculară supraventriculară este cauzată de:
- Droguri. Acestea includ unele inhalatoare, suplimente pe bază de plante și remedii împotriva răcelii.
- Folosind marecantități de cofeină și alcool.
- Stres sau supărare emoțională.
- Fumat.
Tipul SVT atrioventricular și atrial. Sindromul Wolff-Parkinson-White
AVNRT este cel mai frecvent tip de tahicardie supraventriculară. Cel mai adesea observat la persoanele peste 20 de ani și la femeile peste 30. Apare atunci când un impuls electric se închide în centrul inimii. Se manifestă adesea la indivizi absolut sănătoși. În loc de activarea și pulsul normale ulterioare, nodul sinotrial eliberează curent suplimentar în jurul acestui scurtcircuit. Aceasta înseamnă că ritmul cardiac va crește rapid și apoi vor apărea toate simptomele SVT.
Tahicardia atrială este un tip mai puțin frecvent. Apare pe o zonă mică de țesut, oriunde în ambele atrii ale inimii. În cele mai multe cazuri, cauzele sunt necunoscute. Cu toate acestea, poate apărea în zonele în care a mai apărut un infarct miocardic sau există probleme cu valva cardiacă. Sindromul Wolff-Parkinson-White se dezvoltă foarte repede. Există simptome de amețeală, este posibilă pierderea conștienței. Moartea subită este o complicație a acestei afecțiuni, dar este extrem de rară.
Manifestări clinice
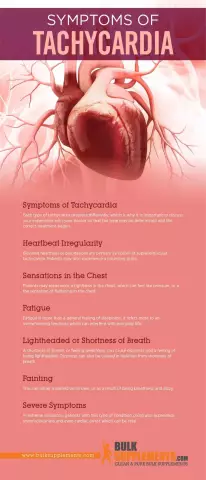
Simptomele tahicardiei supraventriculare pot dura câteva secunde, minute sau chiar ore.
Sunt posibile următoarele manifestări:
- Pulsul devine 140-200 de bătăi pe minut.
- Uneori poate fi mai rapid.
- Senzație de bătăi inimii.
- Amețeli, dificilrespirație.

SVT începe de obicei brusc, fără un motiv aparent. Tahicardia paroxistica supraventriculară se manifestă printr-o pulsație la nivelul gâtului sau capului și poate fi însoțită și de disconfort toracic (durere neobișnuită), dificultăți de respirație, anxietate. Adesea, tensiunea arterială scade din cauza ritmului cardiac rapid, mai ales dacă acesta persistă câteva ore. În unele cazuri, acest lucru duce la leșin sau colaps.
Severitatea simptomelor variază foarte mult, în funcție de funcția și frecvența contracțiilor, de durata tahicardiei supraventriculare, de bolile cardiace concomitente. Contează și percepția individuală a pacientului. Poate apărea ischemie miocardică.
Diagnosticarea bolii
Există mai multe modalități de a diagnostica o boală precum tahicardia supraventriculară: ECG, ecocardiogramă, testarea inimii cu exerciții. În multe cazuri, rezultatele testelor sunt de obicei normale.
Un electrocardiograf examinează ritmul și activitatea electrică a unui organ. Aceasta este o procedură nedureroasă și durează câteva minute. Dacă PVT apare în timpul unui ECG, aparatul poate confirma diagnosticul și, prin urmare, poate exclude alte cauze ale bătăilor rapide ale inimii.

Deoarece nu este întotdeauna posibil să se diagnosticheze prezența unei boli într-un cadru spitalicesc, pacientul este sfătuit să încerce să identifice boala cufolosind un electrocardiograf portabil. Va înregistra în memorie toate procesele care au loc cu inima în decurs de 24 de ore. Înotul este interzis în timpul procedurii.
Este posibil să fie nevoie să utilizați o ecocardiogramă. Este necesar să se evalueze structura și funcția cardiacă, dar rezultatele sunt de obicei în limitele normale. De asemenea, va trebui să efectuați câteva exerciții necesare pentru a determina când apare exact tahicardia (în timpul efortului sau în repaus). Pacienții se pot plânge de dureri în piept în timpul SVT. Aceste simptome nu necesită un test de stres sau angiografie. Decizia privind testele suplimentare ar trebui să se bazeze pe istoricul pacientului și pe prezența factorilor de risc vascular.
Opțiuni de terapie existente
Cele mai multe simptome ale SVT dispar de la sine, nu este nevoie de tratament. Uneori este posibil să opriți simptomele cu ajutorul diferitelor măsuri, inclusiv consumul de apă rece, ținerea respirației sau scufundarea faței în apă rece. Cu toate acestea, dacă SVT durează mult timp cu simptome severe, ar trebui să mergeți imediat la spital.
Există mai multe moduri de a gestiona tahicardia:
- Pe termen scurt.
- Pe termen lung.
- Farmacologic.
Mai jos, fiecare dintre ele este considerată separat.
Managementul pe termen scurt al bolii
Scopul acestui tratament este de a opri atacurile acute. Acest lucru se poate realiza prin manevre care măresc tonusul. De exemplu, puteți aplica un iritant rece pe pielea feței. De asemenea, în boli precumforma supraventriculara de tahicardie paroxistica, se poate face masaj sinusului carotidian.

Dacă aceste acțiuni nu ajută, se recomandă să luați unul dintre aceste medicamente:
- „Adenozină”. Ameliorează simptomele foarte rapid prin blocarea impulsurilor electrice din inimă, dar dezavantajul este că durata acțiunii sale este scurtă. În cazuri rare, poate agrava bronhospasmul, poate provoca disconfort toracic atipic.
- Verapamil, Diltiazem. Medicamentele se administrează intravenos timp de 2-3 minute. Acestea prezintă riscul de potențare a hipotensiunii arteriale și a bradicardiei.
Managementul pe termen lung al bolii
cum este tratată tahicardia paroxistica supraventriculară? Tratamentul este individualizat în funcție de frecvența, severitatea episoadelor și impactul simptomelor asupra calității vieții.
Medicamentele sunt prescrise pacienților care:
- Episoade simptomatice recurente de SVT care afectează calitatea vieții.
- Simptomele au fost identificate prin ECG.
- Episoade rare de SVT, dar activitățile profesionale ale pacientului pot duce la dezvoltarea bolii.
Ablația cu cateter cu radiofrecvență este recomandată pentru majoritatea acestor pacienți. Are un risc scăzut de complicații și este curativă în majoritatea cazurilor. Procedura durează de obicei 1,5 ore și poate fi efectuată sub anestezie locală cu sedare sau sub anestezie generală. Pacienții rămân de obicei peste noapte în spital pentru monitorizare și observare cardiacă.
Managementul bolilor farmacologice
Scopul farmacoterapiei este reducerea frecvenței episoadelor SVT. Doar o mică parte dintre pacienți poate scăpa de simptomele unei boli precum tahicardia supraventriculară. Tratamentul include următoarele medicamente recomandate:
- medicamente blocante nodale atrioventriculare;
- medicamente antiaritmice de clasa I și III.

Beta-blocantele și blocantele canalelor de calciu (clasa II și IV) nu sunt tratamentul de primă linie potrivit pentru sindromul Wolff-Parkinson-White. Studiile randomizate nu au arătat superioritatea clinică a niciunui agent. Dar beta-blocantele și blocantele canalelor de calciu sunt superioare terapiei cu Digoxină, deoarece oferă cel mai bun efect de blocare în AVNRT într-o stare de tonus ridicat al sistemului nervos simpatic. Acestea nu trebuie utilizate la pacienții cu sindrom WPW, deoarece pot promova conducerea rapidă prin căi accesorii în fibrilația atrială, ceea ce poate duce la fibrilație ventriculară.
Tratamentul pacienților cu sindrom Wolff-Parkinson-White
Pentru pacienții cu sindrom WPW, există o alternativă la medicamentele de mai sus. Pentru tratamentul unei astfel de boli, se recomandă:
- Flecainidă.
- Sotalol (clasele II și III de acțiune).
Sunt mai eficiente decât beta-blocantele și blocantele canalelor de calciu în prevenirea SVT, dar sunt asociate cu un risc micdezvoltarea tahicardiei ventriculare. Acest risc este scăzut la pacienții fără boală cardiacă structurală, dar complicațiile apar la 1-3% dintre pacienții tratați cu Sotalol, în special cei care utilizează doze mari.

Amiodarona nu are niciun rol în prevenirea pe termen lung a SVT atât în sindromul Wolff-Parkinson-White, cât și în alte tipuri, din cauza frecvenței ridicate a efectelor toxice grave asupra organismului în cazul utilizării pe termen lung.
Prevenirea episoadelor de SVT
Puteți lua medicamente zilnic pentru a preveni episoadele SVT. Diverse medicamente pot afecta impulsurile electrice din inimă. Dacă un remediu nu ajută sau provoacă reacții adverse, solicitați sfatul medicului. El vă va sfătui care medicament este necesar pentru cazul dvs. particular.
Trebuie să informați autoritățile relevante și să opriți conducerea dacă există posibilitatea de a prezenta simptome de boală în timpul conducerii. Nu luați medicamente pentru a preveni SVT, acest lucru poate agrava situația și poate provoca alte probleme cardiace. Cea mai bună prevenire este să stresezi zilnic sistemul cardiovascular prin exerciții fizice.