- Autor Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:31.
- Modificat ultima dată 2025-01-24 09:08.
Până de curând, virusul hepatitei era considerat singurul virus din genul Hepacivirus. Dar s-a dovedit că și caii, câinii, rozătoarele și liliecii sunt susceptibili la această boală. Să încercăm să ne dăm seama cât de periculoasă este hepatita C pentru o persoană, cum să o detectăm și să o tratăm, deoarece diagnosticarea în timp util a bolii simplifică foarte mult terapia. În plus, copiii mici sunt susceptibili la boală și, cu cât aceasta este detectată mai devreme, cu atât sunt mai mari șansele de a avea un rezultat favorabil.
Ce este virusul hepatitei C
Când o persoană este diagnosticată cu această boală, începe imediat să fie chinuită de multe întrebări despre hepatita C: ce este (fotografie cu manifestările bolii), ce medic să caute ajutor și așa mai departe. Virusul hepatitei sau icterului este o particulă constând din material genetic (ARN) într-un miez înconjurat de o înveliș proteic icosaedric și închis într-o lipide (saugras) membrana de origine celulara.

Hepatita C este unul dintre câțiva virusuri care provoacă inflamație severă și difuză a ficatului. Până la 85% dintre persoanele care au avut o formă acută a bolii rămân infectate cronic pentru tot restul vieții. Infecția are loc cel mai adesea prin sânge (injecție intravenoasă cu ace nesterile, zgârieturi, răni). Riscul de transmitere sexuală a acestui virus este considerat scăzut, dar încă apare.
Cauzele hepatitei la adulți
Hepatita C este o boală cauzată de un virus care atacă ficatul. Funcțiile ficatului includ eliminarea substanțelor chimice dăunătoare din organism, îmbunătățirea digestiei, procesarea vitaminelor și nutrienților din alimente și participarea la procesele de coagulare a sângelui în tăieturi și răni. Hepatita C la femei reprezintă un mare pericol pentru sugari, deoarece un nou-născut poate fi infectat de la o mamă bolnavă în timpul nașterii. De aceea, este important ca o femeie să-și monitorizeze sănătatea atunci când plănuiește o sarcină.
Virusul icterului la un adult se poate răspândi în următoarele moduri:
- La utilizarea instrumentelor nesterile pentru introducerea de infecții intravenoase sau intramusculare (inclusiv droguri narcotice).
- La tatuaj, piercing, proceduri de acupunctură cu ace nesterile.
- În timpul actului sexual neprotejat cu un partener infectat, dacă în acel moment există contact prin sânge (ulcere, tăieturi, răni la nivelul organelor genitale sau în timpultimpul menstruației). Această metodă este denumită metode neobișnuite de infecție.
- În timpul unei proceduri de transfuzie de sânge.
- În timpul tratamentului în clinicile dentare.

Hepatita nu se răspândește prin strănut, tuse, împărțire a alimentelor, tacâmuri sau alte atingeri ocazionale.
Cauzele hepatitei la copii
Simptomele și tratamentul hepatitei C la copii sunt oarecum diferite de semnele bolii la adulți. Hepatita infantilă se răspândește în două moduri: de la mamă la făt (calea verticală de infecție) și prin contact direct cu sângele unei persoane infectate (calea parenterală de infecție). Virusul poate fi transmis de la o mamă infectată la un nou-născut în timpul nașterii, frecvența unor astfel de cazuri este de aproximativ 4-5%. Dacă apare această situație, atunci femeii i se oferă o operație cezariană, care reduce ușor riscul transmiterii virusului hepatitei la nou-născut. Infectarea copiilor pe a doua cale apare de obicei în timpul diferitelor intervenții medicale, tratament stomatologic, introducerea de medicamente prin instrumente nesterile, hemodializă, transfuzie de sânge și alte proceduri medicale.

Adolescenții, ca și adulții, au șanse crescute de a face hepatită atunci când folosesc droguri. În plus, riscul de infecție la adolescenți crește dacă regulile de igienă a pielii sunt încălcate la aplicarea tatuajelor, piercing-urilor și a altor lucruri. La bărbierit cu articole de igienă obișnuite prin tăieturi și abraziuniVirușii pot pătrunde în organism și prin piele.
Simptome de hepatită la adulți
Adesea, multe persoane care se infectează cu hepatita C nu prezintă simptome caracteristice bolii. Semnele de infecție cronică nu apar până când nu apar cicatrici (ciroză) pe ficat. În acest caz, boala este de obicei însoțită de slăbiciune generală, oboseală crescută și are simptome nespecifice chiar și în absența cirozei.
Semnele bolii apar de obicei mult mai târziu decât infecția, deoarece perioada de incubație pentru hepatită este de 15 până la 150 de zile. O persoană infectată fără simptome ale bolii reprezintă o amenințare pentru ceilalți, deoarece acționează ca purtător al virusului și îl poate transmite altor persoane în modurile de mai sus. Principalele simptome ale bolii includ următoarele:
- pierderea poftei de mâncare;
- stare de rău, slăbiciune;
- greață, accese de vărsături;
- diaree;
- pierdere bruscă în greutate, fără un motiv aparent;
- îngălbenirea pielii, sclera globilor oculari (prin urmare, oamenii numesc boala icter);
- decolorarea urinei (până la maro închis) și a fecalelor (fecale albicioase).
Simptome de hepatită la copii
În medie, perioada de incubație a hepatitei din copilărie poate dura de la 15 zile la 6 luni. Simptomele icterului la copii apar în mai puțin de 50% din cazuri și sunt exprimate în principal prin îngălbenirea pielii și a albului ochilor. Perioada icterică durează de obicei până la 3 săptămâni. Deoarece hepatita se caracterizează prin inflamarea ficatului, copilul are un generalintoxicație a organismului, care este însoțită de greață, vărsături, diaree. Forma acută a bolii începe lent, simptomele cresc treptat, odată cu dezvoltarea tulburărilor dispeptice și a sindromului astenovegetativ. Simptomele icterului la copii pot fi însoțite de febră, dureri de cap. Scaunul devine decolorat, în timp ce urina, dimpotrivă, capătă o nuanță maroniu închis.

Simptomele identificate și tratamentul hepatitei C sunt strâns legate între ele, deoarece cu diagnosticarea tardivă sau lipsa unui tratament adecvat în 10-20% din toate cazurile de boală, forma acută de icter devine cronică. Icterul cronic, de regulă, este asimptomatic și este de obicei detectat în timpul unei examinări aleatorii a copilului, când se pierde timp și boala rămâne cu el pe viață. Acești copii au oboseală crescută, astenie, simptome extrahepatice (telangiectazie, capilarită).
Diagnostic
Datorita faptului ca forma acuta de hepatita C este de obicei asimptomatica, diagnosticarea precoce a bolii este foarte importanta. Când devine cronică, șansele de a detecta o infecție scad, boala rămâne nediagnosticată și se pot dezvolta complicații grave precum ciroza sau cancerul hepatic.
Detecția virusului în organism are loc prin determinarea nivelului de anticorpi din sânge și apoi confirmată prin teste suplimentare pentru determinarea ARN viral. Cantitatea de ARN din sânge (un indicator al încărcăturii virale) nu se corelează cu severitatea bolii, dar poate fi folosită pentru a urmări răspunsulorganismul în timpul tratamentului. O biopsie hepatică este utilizată pentru a evalua gradul bolii (leziuni ale celulelor organului și cicatrici), a cărei importanță este importantă pentru planificarea terapiei.

Diagnosticul se realizează în 2 etape:
- screening de anticorpi pentru virusul icterului pentru a determina dacă o persoană a fost infectată cu virusul;
- Dacă testul de anticorpi este pozitiv, se efectuează un test de acid nucleic pentru ARN virusului hepatitei C pentru a determina forma bolii (acută sau cronică).
După aceea, cu teste pozitive, medicul trebuie să evalueze gradul de afectare a ficatului (fibroză sau ciroză). Acest lucru se poate face printr-o biopsie sau prin diferite teste non-invazive. În plus, pacientul trebuie supus unui test de laborator pentru a determina genotipul tulpinii de hepatită C. Gradul de afectare hepatică și genotipul virusului sunt folosite pentru a lua decizii cu privire la tratamentul și managementul bolii.
genotipuri de hepatită C
Pentru ca tratamentul bolii să fie eficient, este important să se determine cărui genotip îi aparține virusul. Genotipurile hepatitei C sunt împărțite în șase tipuri diferite. De regulă, pacienții sunt infectați cu un virus cu un singur genotip, dar fiecare dintre ei este de fapt un amestec de viruși strâns înrudiți, denumite cvasi-specii. Au tendința de a muta și de a deveni imuni la vindecarea curentă. Aceasta explică dificultatea în tratamentul icterului cronic.
Următoarea este o listă a diferitelor genotipuri de hepatită cronică C:
- Genotip 1a.
- Genotip 1b.
- Genotip 2a, 2b, 2c, 2d.
- Genotip 3a, 3b, 3c, 3d, 3e, 3f.
- Genotip 4a, 4b, 4c, 4d, 4e, 4f, 4g, 4h, 4i, 4j.
- Genotip 5a.
- Genotip 6a.
Genotipurile hepatitei C sunt de mare importanță pentru medici atunci când fac recomandări terapeutice. De exemplu, genotipul 1 este cel mai dificil de tratat, iar pacienții cu hepatită cu genotipul 2 și 3 răspund mai bine la terapie folosind o combinație de alfa-interferon cu ribavirină. În plus, atunci când utilizați terapia combinată, durata recomandată a tratamentului depinde de genotip.
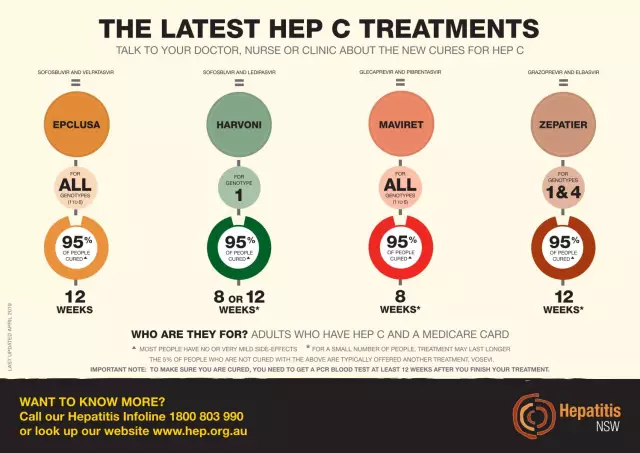
Tratament pentru hepatita C
Simptomele și tratamentul hepatitei C sunt strâns legate între ele, deoarece terapia se bazează, printre altele, pe semnele bolii. Înainte de a începe tratamentul, trebuie efectuată o examinare amănunțită pentru a determina abordarea optimă a pacientului și a bolii acestuia. În plus, pe baza datelor de diagnostic, medicul poate determina care medicament împotriva hepatitei C va fi cel mai eficient pentru fiecare caz specific. Standardul modern de tratament pentru icter este o combinație de terapie antivirală cu interferon și ribavirină, care sunt eficiente împotriva tuturor genotipurilor de virus. Din păcate, „Interferonul” nu este utilizat pe scară largă în medicină, ceea ce are un efect negativ asupra stării majorității pacienților și, de fapt, combinația de ribavirină cu acest medicament este poate cel mai bun remediu pentru hepatita C în prezent.

Progresele științifice au condus la dezvoltareanoi medicamente antivirale pentru icter, care sunt mai eficiente, mai sigure și mai tolerabile decât cele existente. Acestea sunt medicamente antivirale cu acțiune directă (DAA), care nu numai că pot simplifica tratamentul bolii, ci și pot crește procentul de pacienți care se recuperează. Cu toate acestea, medicamentele antivirale au efecte secundare grave și provoacă adesea următoarele simptome la pacienți:
- dureri de cap;
- simptome asemănătoare gripei;
- greață;
- oboseală;
- dureri corporale;
- depresie;
- erupții cutanate, reacții alergice.
Dacă un copil este diagnosticat cu hepatită C, tratamentul ar trebui să vizeze prevenirea trecerii de la o formă acută a bolii la una cronică. Terapia este, de asemenea, în cea mai mare parte complexă și include combinații precum preparate de interferon recombinant, reaferon în formă parenterală și supozitoare rectale viferon. Regimurile de tratament sunt selectate individual pentru fiecare copil.

Pentru copiii de la 7 ani și adolescenți, este posibil să se prescrie o combinație de interferon și ribavirină. De asemenea, prescriu inductori ("Cycloferon") și imunomodulatoare ("Taktivin"). Durata tratamentului pentru icter la copii depinde de mulți factori și variază de la 24 la 48 de săptămâni. Dacă hepatita C este diagnosticată, tratamentul trebuie însoțit de dietă, menținerea unei alimentații și a unui stil de viață sănătos, renunțarea la fumat șialcool. Este important să rămâneți în pat și să evitați să luați medicamente inutile.
Există și metode populare de tratare a icterului, dar atunci când recurgeți la ele, trebuie neapărat să vă consultați cu medicul dumneavoastră pentru a nu dăuna organismului și a nu agrava boala.
Prognoze și implicații
Când pacienții sunt diagnosticați cu hepatită C, cât timp pot trăi cu aceasta este probabil una dintre cele mai importante întrebări pe care le pun medicului. Trebuie spus imediat că previziunile vor depinde direct de oportunitatea detectării bolii și de eficacitatea terapiei prescrise. Simptomele identificate în timp util și tratamentul hepatitei C, selectate corect - cheia succesului. Terapia are un efect bun asupra stării generale a pacientului, dă o dinamică pozitivă și crește șansele unui rezultat favorabil al bolii. Potrivit statisticilor, aproximativ 20% dintre pacienții care se infectează cu hepatită sunt complet vindecați, deși asta nu înseamnă că sunt protejați de infecție în viitor. Restul de 80% dintre pacienti dezvolta o infectie cronica (cu aparitia unor simptome caracteristice sau asimptomatice). Acești oameni rămân contagioși pentru alții pentru tot restul vieții, deoarece devin purtători ai virusului.

Când un medic detectează hepatita C la un pacient (simptome), tratament, consecințe ale bolii - informații care trebuie transmise pacientului cât mai curând posibil și într-o formă accesibilă. Dacă o persoană trăiește cu hepatită C de mai mulți ani, de obicei dezvoltă următoarele complicații:
- hepatită cronică;
- ciroza hepatică;
- cancer de ficat.
Prevenirea bolilor
Din păcate, în prezent nu există un vaccin pentru icter. Pacienții care au avut hepatită C lasă feedback că este mai bine să previi boala decât să o tratezi mai târziu. Așadar, pentru a evita răspândirea bolilor și a altor boli transmise prin sânge, oamenii trebuie să respecte următoarele cerințe:
- Trebuie evitată partajarea articolelor personale și utilizarea articolelor care pot fi contaminate cu sânge (cum ar fi aparate de ras, periuțe de dinți etc.).
- Piercing-urile la ureche, piercing-urile, procedurile de acupunctură, tatuajul în locuri cu sterilitate îndoielnică și cu o igienă precară ar trebui evitate.
- Persoanele cu virusul hepatitei C care vizitează o clinică stomatologică sau orice altă unitate medicală trebuie să spună medicului că sunt purtători ai virusului. Ignorarea acestei cerințe pune în pericol mulți vizitatori ai clinicii dentare.
- Orice tăieturi și abraziuni trebuie tratate cu atenție cu soluții dezinfectante și acoperite cu un bandaj impermeabil.
- Persoanele care au mai mulți parteneri sexuali ar trebui să folosească metode contracepționale de barieră, cum ar fi prezervative, pentru a limita riscul de a contracta virusul hepatitei C și alte boli cu transmitere sexuală.
- Este important să se ia măsuri preventive care vizează utilizarea în siguranță a instrumentelor pentru injecții, injecții, tatuare și alte lucruri.
Ar trebui să se înțeleagă că virusul hepatitei C nu se transmite prin contactul zilnic. Strângerea mâinii, sărutarea și îmbrățișarea sunt sigure și nu este nevoie să folosiți proceduri speciale de izolare atunci când aveți de-a face cu pacienți infectați. Contactele care cresc riscul de transmitere a infecției sunt în mod necesar însoțite de eliberarea de sânge.